Insulineresistentie en diabetes type 2 omkeren met leefstijl
In dit artikel gaan we in op de cruciale rol van voeding in het beheersen en mogelijk zelfs omkeren van insulineresistentie, prediabetes en diabetes type 2 (DM2). Diabetes type 2 is een chronische aandoening die wereldwijd miljoenen mensen treft.

Hoewel DM2 vaak in verband wordt gebracht met genetische factoren, is een ongunstig voedingspatroon in de hand gewerkt door de moderne leefomgeving een bepalende factor in de ontwikkeling van deze ziekte.
Zowel obesitas als DM2 geeft een verhoogd risico op hart- en vaatziekten, kanker, dementie en talloze andere aandoeningen. Dit heeft te maken met de gemeenschappelijke factor: insulineresistentie.
We zullen onderzoeken hoe eetgewoonten, met name een volwaardig koolhydraatarm voedingspatroon, kunnen bijdragen aan het omkeren van DM2 (diabetes type 1 kunnen we helaas niet omkeren). Dit artikel is gebaseerd op wetenschappelijk onderzoek naar de ontwikkeling van insulineresistentie, prediabetes, DM2 en de gevolgen hiervan.
Kernpunten uit dit artikel
- Insulineresistentie als kernprobleem: Insulineresistentie ligt aan de basis van diabetes type 2. Insulineresistentie is een grote risicofactor voor andere aandoeningen zoals hart- en vaatziekten, kanker en dementie.
- ‘Prediabetes’ minder onschuldig dan het klinkt: Verhoogde insulinespiegels en insulineresistentie beginnen vaak jaren voordat DM2 officieel wordt vastgesteld. Vroegtijdige signalering is belangrijk.
- Snelle toename van Diabetes type 2: Het aantal mensen met DM2 neemt sterk toe, mede door insulineresistentie veroorzaakt door een ongezonde leefstijl, vooral een koolhydraatrijk en ultrabewerkt voedingspatroon.
- Belang van leefstijlinterventies: Leefstijlveranderingen, zoals gezonde voeding, meer bewegen en verminderen van stress, kunnen helpen bij het beheersen en mogelijk omkeren van insulineresistentie en DM2.
- Effect van voeding op insuline: Koolhydraatarme diëten hebben een bewezen effect op het verlagen van insulinepieken, wat essentieel is voor het doorbreken van insulineresistentie.
- Medicatie als ondersteuning: Medicatie zoals metformine kan insulineresistentie verbeteren, maar de meeste traditionele medicaties lossen de onderliggende problemen niet op.
Wist je dat Lampie dit artikel kan samenvatten?
Recht onderaan de website vind je Lampie, onze virtuele leefstijl-assistent. Desgewenst kan Lampie een samenvatting van dit artikel voor je maken in eenvoudige taal. Hij kan je bijvoorbeeld ook helpen met het schrijven van een post voor sociale media als je het artikel zou willen delen.
Vermeld wel bij jouw vraag de titel van het artikel insuline resistentie en diabetes type 2.
1. Definitie diabetes type 2 en insulineresistentie
Diabetes type 2 is een chronische aandoening die wordt gekenmerkt door verhoogde bloedglucosewaarden. Dit ontstaat door een verminderde gevoeligheid van het lichaam voor insuline (insulineresistentie) en een relatief tekort aan insulineproductie door de alvleesklier. Deze vorm van diabetes, voorheen geduid als ouderdomsdiabetes, wordt echter steeds vaker op jongere leeftijd vastgesteld en is gerelateerd aan aanleg, obesitas, lichamelijke inactiviteit en een ongezond voedingspatroon.
2. Het aantal met met diabetes type 2 groeit snel
Het aantal mensen met DM2 is sterk gestegen sinds 1990 toen er in Nederland 250.000 diabetespatiënten waren: een vervijfvoudiging in slechts 35 jaar (RIVM, 2009). Vóór 1920 kwam deze vorm van diabetes nauwelijks voor (Polonsky, 2012).
- Diabetes: In Nederland hebben 1,2 miljoen mensen diabetes, hetgeen neerkomt op 1 op de 14 Nederlanders, meer mannen dan vrouwen (Diabetes Fonds, 2024). Meer dan negen van de tien mensen met diabetes hebben Diabetes type 2, terwijl bijna één op de tien Diabetes type 1 heeft.
- Prediabetes: Naar schatting hebben meer dan 1.4 miljoen Nederlanders pre-diabetes, een voorstadium van diabetes type 2, dat vaak nog niet is onderkend. Al vóór het stadium van pre-diabetes is er sprake van insulineresistentie, wat geassocieerd is met verschillende aandoeningen.
Waarom is de ‘pre’ van pre-diabetes misleidend?
Prediabetes is een term die wordt gebruikt wanneer de nuchtere bloedglucosespiegel tussen 5,6 en 6,9 mmol/l is, nog niet hoog genoeg voor de diagnose DM2. De ‘pre’ van prediabetes suggereert dat je rustig een verdere stijging van glucose kan afwachten!
Zelfs voordat prediabetes optreedt, zijn de insulinespiegels al jaren verhoogd, soms vanaf de kinderleeftijd. In dit vroege stadium kan insulineresistentie bijdragen aan het oplopen van de bloeddruk, aderverkalking, jicht, hart- en vaatziekten en overige aandoeningen: dus al lange tijd voordat de diagnose DM2 wordt gesteld. De diagnoses prediabetes en DM2 zijn in hun definitie glucose gestuurd, maar het ziekteverwekkend vermogen begint al met de hyperinsulinemie bij nog normale bloedsuikers.
Het meten van de insulinespiegel wordt helaas nog niet routinematig gedaan in de dagelijkse medische praktijk, waardoor insulineresistentie lang onopgemerkt blijft.
3. Wat is het verschil tussen diabetes type 1 en type 2?
Diabetes type 1 is een auto-immuunziekte waarbij het immuunsysteem de insuline producerende cellen in de pancreas (alvleesklier) aantast. Hierdoor wordt geen of weinig insuline aangemaakt, waardoor patiënten insuline moeten toedienen via injecties of een insulinepomp. Deze vorm van diabetes komt op jonge leeftijd voor, hoewel het tegenwoordig ook op latere leeftijd wordt vastgesteld.
Bij Diabetes type 2 produceert de pancreas wel insuline, vaak zelfs in grote hoeveelheden, maar vanwege insuline resistentie wordt glucose niet goed opgenomen in de cellen en stijgen uiteindelijk de bloedglucose waarden. DM[2] ontwikkelt zich geleidelijk en wordt in verband gebracht met ongezonde voeding, overgewicht, stress en gebrek aan lichaamsbeweging, hoewel er ook een genetische component meespeelt. Stresshormonen (zoals cortisol) werken diabetesbevorderend.
Daarom zijn stresskanalisatie en ontspanning ook belangrijke onderdelen van een goede leefstijl.
4. Van ultrabewerkte voeding tot diabetes type 2
Het ontstaan van insulineresistentie en DM[2] is een proces dat stap voor stap verloopt:
- Koolhydraten en glucose: Wanneer je koolhydraten eet, worden deze in het spijsverteringsstelsel afgebroken tot glucose, een suikermolecuul dat de primaire energiebron is voor je lichaamscellen. Koolhydraten zitten onder meer in brood, aardappelen, rijst, pasta, fruit, snoep en suikerhoudende dranken.
- Insuline en glucoseopname: De aanwezigheid van glucose in de bloedbaan stimuleert de pancreas om insuline af te geven. Insuline zorgt voor opname van glucose in de cellen, waar het gebruikt wordt voor energie of opslag als glycogeen. Het lichaam streeft naar een stabiel en gezond bloedsuikerniveau (4-5 mmol/l). Darmhormonen GLP1 en GIP spelen een belangrijke rol in het balanceren van dit glucoseniveau door insulineafgifte te stimuleren en glucagonproductie in de pancreas te remmen bij een hoge bloedsuiker. Dit zorgt ervoor dat glucose wordt opgeslagen in cellen en het bloedsuikerniveau daalt. Bij een lage bloedsuiker werken de darmhormonen in de andere richting (minder insuline en meer glucagon), juist om de bloedsuiker weer normaal te krijgen.
- Vetopslag: Wanneer er meer glucose beschikbaar is dan het lichaam nodig heeft, helpt insuline om de overtollige glucose op te slaan als vet, zodat het later als energie kan worden gebruikt.
- Ultrabewerkte voeding: Regelmatige consumptie van ultrabewerkte producten met geraffineerde koolhydraten (zoals koekjes, frisdranken, sauzen en snoep) zorgt ervoor dat het lichaam hoge insulineniveaus nodig heeft om de glucosespiegel te normaliseren.
- Insulineresistentie: Door langdurig verhoogde insulineniveaus kan insulineresistentie ontstaan. Inflammatie en stress dragen hier ook aan bij. Bij insulineresistentie reageren de cellen minder goed op insuline, waardoor nog meer insuline nodig is om glucose in de cellen te krijgen. Hierdoor moet de pancreas nog meer insuline produceren, terwijl de lever glucose blijft produceren door een overmatige afgifte van glucagon. Hyperinsulinemie onderhoudt dus de insulineresistentie en vice versa. Leefstijl samen met zo nodig slimme farmacotherapie kunnen ‘hand in hand’ deze vicieuze cirkel doorbreken.
- Hyperinsulinemie: Chronisch verhoogde insulinespiegels bevorderen vetopslag en veroorzaakt schadelijke effecten, zoals hoge bloeddruk door vocht- en zoutretentie, stollingsneiging en een verhoogde vaatweerstand. Daarnaast kan hyperinsulinemie het lichaamsgewicht doen toenemen en de groei van premaligne cellen bevorderen.
- Koolhydraten en vet: In aanwezigheid van insulineresistentie gedraagt een voedingspatroon rijk aan koolhydraten en vet, ongeachte welke vorm, zich als olie op het vuur.
- Diabetes: Uiteindelijk wordt de insuline resistentie zo sterk of kunnen de bètacellen van de pancreas niet meer voldoende insuline produceren. Dit resulteert in DM2, waarbij het lichaam zelf niet meer in staat is om de insulineresistentie te compenseren en het bloedglucoseniveau stijgt.
Voor het bewijs van het verband tussen glucoseinname en verhoogd insuline zie Nutall, 1991 en in paragraaf 11 het kader over ‘Hoe reageert het lichaam op koolhydraten, eiwitten en vetten?’. Voor het verband tussen chronisch verhoogde insuline en insulineresistentie zie Bikman, Why we get sick, 2020, pg 95-98. Voor het bewijs van het verband tussen ultrabewerkt voedsel en DM[2] zie dit wetenschappelijke artikel en dit overzicht.
Koolhydraten in ons voedsel
Suikers (zoals tafelsuiker en fructose) en zetmeel zijn koolhydraten. Wanneer we koolhydraten eten worden deze in het lichaam omgezet in glucose, een suikervorm die dient als de primaire energiebron voor onze cellen. Gemiddeld consumeren Nederlanders 213 gram koolhydraten per dag, 43 procent van onze dagelijkse calorie-inname.
Drie belangrijke bronnen van koolhydraten in ons voedsel zijn:
- Ultrabewerkt voedsel: Industrieel geproduceerde voedingsmiddelen zoals frisdrank, chips, koekjes, zoutjes, snoep, sauzen en kant-en-klaarmaaltijden bevatten veel toegevoegde suikers en vetten. 61 Procent van onze calorie-inname komt hier uit (Vellinga, 2022). Maar liefst 70 procent van alle voedingsmiddelen in de Nederlandse supermarkt is ultrabewerkt (Foodwatch, 2017)
- Brood, rijst en pasta: Brood bestaat voor 45 tot 55 procent uit koolhydraten, waarbij één boterham meestal 15 tot 20 gram koolhydraten bevat. Rijst en pasta bevatten 70-80 procent koolhydraten.
- Groenten en fruit: Sommige groenten (zoals aardappelen en bonen) en fruitsoorten bevatten veel zetmeel. Aardappelen en bananen bevatten bijvoorbeeld elk ongeveer 20 gram koolhydraten per 100 gram.
5. De schadelijke gevolgen van insulineresistentie
- Hart- en vaatziekten: Insulineresistentie met verhoogde insuline- en glucosespiegels is een belangrijke oorzaak van hypertensie (via zoutretentie ensympathicusactivatie) aderverkalking en daarmee hart- en vaatziekten.
- Dementie: Chronische insulineresistentie wordt in verband gebracht met een verhoogd risico op dementie. Alzheimer wordt soms “diabetes type 3” genoemd.
- Kanker: Hoge insuline- en glucosespiegels kunnen de groei van kankercellen bevorderen. Borst-, darm-, prostaat-, pancreas- en endometriumkanker kennen een verband met insulineresistentie.
- Parkinson: Hoewel de exacte mechanismen nog worden onderzocht, wijzen studies op een relatie tussen insulineresistentie en een verhoogd risico op neurodegeneratieve aandoeningen waaronder Parkinson.
- Migraine: Er is bewijs dat insulineresistentie en inflammatie een rol spelen bij het ontstaan van migraineaanvallen door schommelingen in de bloedglucosespiegel, vaatverwijding en balans in neurotransmitters.
- Polycysteus ovarium syndroom (PCOS): Insulineresistentie is een belangrijke factor bij de ontwikkeling van PCOS met menstruatie- en fertiliteitsstoornis alsmede een hoog testosteron gehalte.
- Erectiele disfunctie: Insulineresistentie en de daarmee gepaard gaande vaatproblemen kunnen de bloedtoevoer naar de penis verminderen. Ook zenuwschade en een laag testosteron gehalte spelen een rol.
6. Insulineresistentie en obesitas – kip of ei?
Insulineresistentie en obesitas komen in de regel samen voor: 70 procent van de mensen met overgewicht of obesitas is insulineresistent. Het percentage volwassenen met DM2 is drie keer groter bij mensen met matig overgewicht (6 procent) en zes keer groter bij mensen met obesitas (12 procent), vergeleken met mensen zonder overgewicht (2 procent) (CBS, 2022).
Onderzoek toont aan dat er een vicieuze cirkel bestaat: insulineresistentie bevordert gewichtstoename, en gewichtstoename verergert insulineresistentie. Hoe werkt dat precies?
Insulineresistentie gaat gepaard met hyperinsulinemie, waardoor een overmaat aan energie wordt opgeslagen als vet in vetcellen. Hoge insulinespiegels vergroten de eetlust, met als gevolg overeten, en obesitas leidt vervolgens tot meer insulineresistentie.
Bij obesitas groeien de vetcellen in het lichaam. Wanneer deze cellen te groot worden, reageren ze door hun eigen groei te remmen, onder andere door insulineresistent te worden. Daarnaast produceren te grote vetcellen ontstekingsstoffen, die via ontstekingsprocessen weer leiden tot insulineresistentie.
7. Andere oorzaken van insulineresistentie
Dit artikel richt zich op voeding en diabetes type 2, maar ook stress en laaggradige ontsteking dragen bij aan het ontstaan van insulineresistentie. Er zijn tevens andere factoren die kunnen leiden tot insulineresistentie, prediabetes en uiteindelijk diabetes type 2:
- Gebrek aan beweging: Al na één week van een sedentaire levensstijl (vooral zitten of liggen) kan de insulineresistentie met een factor 7 toenemen. Het zitten gedurende de laatste twee uur voor een maaltijd verhoogt de glucosepiek in het bloed met 45 procent. Tegelijkertijd laat een analyse van 47 klinische studies zien dat minimaal 150 minuten matige tot intensieve lichaamsbeweging per week leidt tot een significante daling van het glucoseniveau in het bloed (Umpierre, 2011).
- Roken: Rokers ervaren een significant hogere insulinepiek in hun bloed na het eten van koolhydraten dan niet-rokers.
- Gebrek aan slaap: Slaaptekort geeft ontregeling van cortisol en groeihormoon en veroorzaakt ontsteking. Daarnaast werkt cortisol ook diabetes in de hand. Een paar dagen met minder slaap dan normaal kan bij gezonde mensen leiden tot insulineresistentie.
Naast deze leefstijlfactoren speelt iemands (epi)genetische achtergrond een rol bij de kans op insulineresistentie en de ernst van deze aandoening. Bepaalde bevolkingsgroepen ontwikkelen gemakkelijker ernstigere complicaties met een slechte prognose. Dan is leefstijl en gerichte behandeling met medicijnen nog belangrijker om dit te helpen voorkomen.
Nu we begrijpen wat insulineresistentie is en waar het toe kan leiden, is het belangrijk om te weten hoe je kunt vaststellen of je het hebt. In het volgende deel laat ik zien wat je zelf kunt doen om dit te bepalen en hoe een arts insulineresistentie kan bevestigen.
8. Hoe stel je insulineresistentie vast
Een vermoeden van insulineresistentie kun je thuis vaststellen door jezelf de volgende vragen te stellen, nog voordat een arts je bloedwaarden onderzoekt:
- Buikvet. Is er sprake van relatief veel vet rond de buik? Hierbij wordt vaak een tailleomtrek groter dan 102 centimeter bij mannen en 88 centimeter bij vrouwen als maatstaf genomen.
- Huid. Zijn er plekken met donkerder gekleurde huid (acanthosis nigricans) of kleine bobbeltjes (steel wratjes) op de huid in bijvoorbeeld de nek, oksels of andere gebieden?
- Infertiliteit. Heb je te maken met polycysteus-ovariumsyndroom (PCOS) of erectiestoornissen?
- Familie. Is er een familiegeschiedenis van hartziektes, insulineresistentie of diabetes type 2?
- Vocht. Houd je veel vocht vast?
Daarnaast zijn er verschillende bloedwaarden die een arts kan laten testen en die kunnen wijzen op insulineresistentie:
- Hoge bloeddruk: een bovendruk van meer dan 135 mm Hg of een onderdruk van meer dan 85 mm Hg.
- Hoge nuchtere glucosewaarde: hoger dan 5,5 mmol/l.
- Hoog triglyceridenniveau: boven de 1,7 mmol/l.
- Laag HDL-cholesterolniveau: bij mannen lager dan 1,03 mmol/l, en bij vrouwen lager dan 1,29 mmol/l.
Wanneer een van deze kenmerken of bloedwaarden aanwezig is, is er een aanzienlijke kans op insulineresistentie. Bij twee of meer van deze factoren is de kans zeer groot dat de patiënt insulineresistent is.
Om met volledige zekerheid insulineresistentie vast te stellen, is het nodig om verschillende bloedtests te combineren. Hier volgen de meest gebruikte methoden om insulineresistentie te testen en de daarbij horende gezonde streefwaarden:
- Nuchtere insulinemeting: een optimale, gezonde nuchtere insulinespiegel ligt onder de 6 uU/ml.
- HOMA-IR index: een waarde onder de 1,5 wordt als optimaal beschouwd.
- Orale glucosetolerantietest: hierbij ligt de streefwaarde voor insuline onder de 30 uU/ml, 1 tot 2 uur na het innemen van een glucoseoplossing (75 gram).
Als insulineresistentie wordt vastgesteld, is er gelukkig nog veel dat kan worden gedaan. In het volgende gedeelte eerst de meest gebruikelijke aanpak: medicatie volgens de NHG-standaard.
9. De huidige behandelingen van diabetes type 2
Metformine blijft medicatie van eerste keus voor patiënten bij wie diabetes type 2 wordt vastgesteld. Dit middel verlaagt de bloedglucose door de insulinegevoeligheid te verbeteren en de glucoseproductie door de lever te verminderen. Op de lange termijn verlaagt metformine de insulinespiegels duurzaam met ongeveer 30 procent (Kooy et al., 2009). (Dr. Adriaan Kooy is ook een van de medische reviewers van dit artikel)
Als metformine alleen de bloedglucose onvoldoende onder controle krijgt, wordt vaak een sulfonylureumderivaat (SU), meestal gliclazide, toegevoegd. Deze medicatie stimuleert de insulineafgifte door de alvleesklier, voor zover de beta-cellen nog goed functioneren. Het verhogen van de insulinespiegels kan echter de insulineresistentie verergeren.
Tot voor kort bestond de volgende stap bij onvoldoende effect uit insulinetherapie. Hierbij wordt gestart met het toedienen van basale insuline (langzaam werkend, eenmaal per dag), en indien nodig wordt dit geïntensiveerd met een basaal-bolusregime (snelwerkend insuline bij de maaltijden).
De afgelopen jaren zijn er nieuwe medicaties op de markt gekomen, zoals SGLT2-remmers en GLP-1-receptoragonisten met gaandeweg ook nieuwe varianten van darmhormonen. Deze medicijnen worden vaak toegevoegd aan de bestaande behandeling of al eerder ingezet bij patiënten met een verhoogd risico op hart- en vaatziekten, hartfalen of chronische nierschade. In de praktijk komt het echter regelmatig voor dat de oudere medicatie niet of onvoldoende wordt afgebouwd of gestaakt, terwijl dat juist belangrijk zou kunnen zijn om de insulineresistentie te bestrijden.
9.1 Beperkingen van deze behandelingen
Op medicatie gebaseerde behandelingen kunnen de symptomen van DM[2] verbeteren. Het lukt meestal niet om de glucoseniveaus volledig naar normale waarden terug te brengen. Sulfonylureumderivaten (SU) en insulinetherapie pakken insulineresistentie als grondoorzaak van DM[2] niet aan. Sterker nog, het kan bijdragen aan insulineresistentie, gewichtstoename en de daarmee samenhangende complicaties en eerdergenoemde aandoeningen.
Er is een kentering gaande. Nieuwe inzichten laten zien dat leefstijladvies, gecombineerd met medicijnen die gericht zijn op het via verschillende mechanismen verbeteren van de insulinegevoeligheid, zoals metformine, SGLT2-remmers en GLP-1-agonisten, meer kunnen bereiken dan de traditionele aanpak (Rasouli, 2024).
We weten nu dat medicijnen kunnen helpen, maar wat kan bereikt worden met voeding? Daarvoor duiken we in de dieetrichtlijnen.
10. Dieetrichtlijnen bekeken
We beginnen dit hoofdstuk met een analyse van wat vijftig jaar is verkondigd: ‘let op vet’. De reden om deze analyse te delen is dat we verderop in dit hoofdstuk zullen zien dat beperking van koolhydraatinname gunstig is voor het behandelen van insulineresistentie en DM[2]. Echter, minder koolhydraten betekent vrijwel automatisch een hogere vetinname. Maar dat is toch gevaarlijk?
10.1 Het ontstaan van het ‘low-fat’-voedingsadvies
We hebben toegelicht dat veel factoren bijdragen aan insulineresistentie, maar dat het huidige voedingspatroon hierin de grootste rol speelt. De afgelopen vijftig jaar lag de focus van voedingsadviezen vooral op het vermijden van verzadigd vet en het maximeren van dierlijke producten. De voedingsindustrie heeft hier op ingespeeld met als gevolg dat meer ultrabewerkt voedsel wordt geconsumeerd, 61% van onze dagelijkse energie-inname.
Waar komt dat ‘vermijd vet’-advies vandaan? In de jaren vijftig van de vorige eeuw voerde de Amerikaanse wetenschapper Ancel Keys zijn Zeven Landen Studie uit (Keys, 1984). Hierin werden de eetgewoonten, leefstijl en gezondheid van mensen in verschillende landen, waaronder Nederland, onderzocht. Keys concludeerde dat er een verband bestond tussen de consumptie van verzadigde vetten en het ontstaan van coronaire hartziekten. Zijn bevindingen legden de basis voor het wereldwijde advies om de inname van verzadigde vetten te verminderen als manier om hartziekten te voorkomen.
De afgelopen twintig jaar zijn er echter veel onderzoeken verschenen die voortschrijdend inzicht geven, waarbij die een belangrijk deel van de bevindingen van Keys achterhaald blijken:
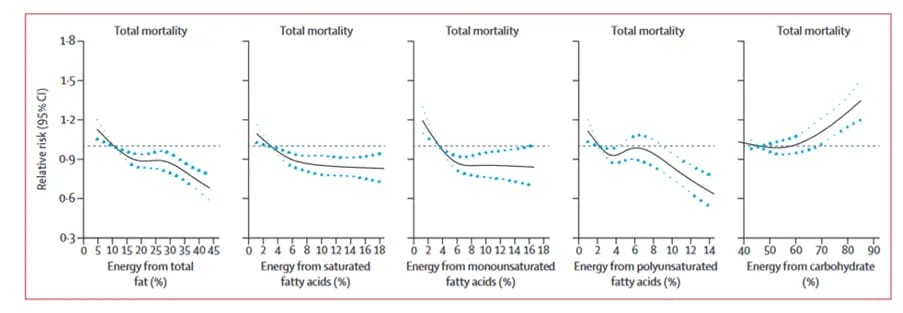
- Zeven landen studie. De originele Zeven Landen Studie had veel gebreken. Landen die niet in Keys’ theorie pasten, zoals Frankrijk, werden bijvoorbeeld uitgesloten of er werden lokale resultaten verkeerd geïnterpreteerd (bijv. Kreta). Pogingen om de resultaten te repliceren met experimenteel onderzoek leverden niks op (Dubroff, 2019).
- Latere observationele studies. Latere en uitgebreidere internationale studies lieten een ander beeld zien. Een belangrijke studie op dit gebied is de PURE-studie, gepubliceerd in The Lancet, waaraan 135.000 mensen uit 18 verschillende landen deelnamen (Dehghan, 2017). De resultaten toonden aan dat het eten van meer vet geassocieerd was met een lager sterfterisico, terwijl een hogere inname van koolhydraten juist leidde tot een hoger sterfterisico.
- Klinische studies. Grote trials hebben het verband tussen vetconsumptie en hart- en vaatziekten onderzocht. Een goed voorbeeld hiervan is het Minnesota-experiment, waarin verzadigd vet werd vervangen door plantaardige olie, hetgeen leidde tot een hoger (!) sterfterisico (Ramsden, 2016).
10.2 Hoe fabrikanten inspelen op ‘vermijd vet’
De voedingsmiddelenindustrie speelde in op het ‘minder vet’-advies door producten te ontwikkelen met minder vet. Om de smaak en textuur van de originele producten te behouden, werden vaak additieven zoals suikers, zout, smaakversterkers, emulgatoren, en stabilisatoren toegevoegd. Dit resulteerde in een toename van ultrabewerkte voedingsmiddelen op de markt. Denk hierbij aan vervanging van deze onbewerkte of licht bewerkte producten:
- Boter: Vervangen door margarines met minder verzadigd vet (‘halvarine’), die vaak verschillende additieven bevatten zoals emulgatoren, kleurstoffen, en kunstmatige smaakstoffen om textuur, smaak en houdbaarheid te verbeteren.

- Vlees: Vervangen door vleesvervangers die vaak een lange lijst van ingrediënten bevatten zoals smaakstoffen, emulgatoren, stabilisatoren, kleurstoffen en conserveermiddelen om de smaak, textuur en houdbaarheid van echt vlees na te bootsen.

- Room: Vervangen door kunstmatige roomvervangers, die een mix van water, plantaardige oliën, suikers, emulgatoren en stabilisatoren bevatten om de rijke textuur en smaak van echte room na te bootsen.

10.3 Wat voor voedingsadvies is nodig?
De Schijf van Vijf van het Nederlandse Voedingscentrum is ontwikkeld voor mensen die gezond zijn (en willen blijven). Dit zijn de belangrijkste onderdelen van het advies:
- Eet meer volkoren graanproducten, peulvruchten, groente, fruit en noten.
- Beperk de inname van zuivel.
- Eet minder vlees.
- Vermijd sterk bewerkte producten.
- Haal tussen 40 en 70% van je calorieën uit koolhydraten.
- Vervang verzadigd vet door bak en braadproducten met onverzadigd vet.
Het volgen van dit advies zal veel mensen helpen. Aangezien op dit moment 61% van onze calorieën uit ultrabewerkt voedsel komt, is het toepassen van de Schijf van Vijf al een belangrijke stap in de goede richting.
In Nederland zijn er circa 2,5 miljoen mensen met (pre)diabetes en nog veel meer mensen die insulineresistent zijn. Daarbij heeft 50% van de bevolking overgewicht. Veel van deze mensen zijn intolerant voor een grote hoeveelheid koolhydraten gebaseerd op frequente en forse glucosestijgingen na consumptie hiervan.
Op de website van het Voedingscentrum wordt daarom voor mensen met diabetes gewezen op de mogelijkheid van koolhydraatbeperking: “Je kunt samen met je diëtist ook kiezen voor een ander voedingspatroon, zoals [..] een koolhydraatbeperkt dieet.”
10.4 In de Verenigde Staten is onlangs het dieetadvies aangepast
In de Verenigde Staten, waar de obesitas- en diabetes-epidemieën nog grotere vormen hebben aangenomen dan in Nederland heeft de American Diabetes Association (ADA) in 2019 haar standaard voor medische zorg bij diabetes vernieuwd. Voor het eerst zijn koolhydraatarme diëten opgenomen in de aanbevelingen: “Voor mensen met DM[2] of prediabetes kunnen koolhydraatarme eetpatronen de glycemie en lipiden langdurig verbeteren.”
In hun richtlijnen verwijst de ADA naar meerdere onderzoeken die de voordelen van het verminderen van koolhydraten onderbouwen (ADA, 2019). In het volgende gedeelte bespreken we deze onderzoeken verder.
11. Het beperken van koolhydraatinname is bewezen effectief bij DM2
De ADA noemt zeven studies die de gunstige effecten van koolhydraatbeperking aantonen. Deze randomized controlled trials (RCT’s) en meta-analyses laten consistent zien dat een koolhydraatarm dieet superieur is aan een koolhydraatrijk, vetarm dieet. Koolhydraatbeperking kan insulineresistentie en diabetes verminderen of zelfs volledig omkeren.Hieronder volgen de conclusies van vijf van deze studies:
- Tay, 2015 (RCT, 115 deelnemers): In deze studie werd een vetarm dieet (53% koolhydraten) vergeleken met een koolhydraatarm dieet (minder dan 50 gram per dag). De conclusie was: “Het koolhydraatbeperkte dieet resulteerde in grotere verbeteringen in glucose, lipiden en verminderde behoefte aan diabetesmedicatie.”
- Sainsbury, 2018 (meta-analyse, 2.412 deelnemers): Deze meta-analyse vergeleek RCT’s van vetarme diëten met koolhydraatarme diëten. De conclusie: “Hoewel beide diëten een klinisch significante verlaging van HbA1c opleverden, toonden onze meta-analyse aan dat koolhydraatbeperkte diëten grotere verlagingen in HbA1c opleverden na zes maanden.”
- Snorgaard, 2016 (meta-analyse, 1.376 deelnemers): De meta-analyse toonde aan dat diëten met een lage tot matige hoeveelheid koolhydraten in het eerste jaar van de interventie een groter effect hadden op de glycemische controle dan koolhydraatrijke diëten. Hoe groter de koolhydraatbeperking, hoe groter de verlaging van glucosewaarden.
- Saslow, 2017 (RCT, 68 deelnemers): In deze RCT werd een dieet met 45-50% koolhydraten vergeleken met koolhydraatbeperking (20-50 gram per dag). De conclusie: “De koolhydraatbeperking-groep had grotere verminderingen in HbA1c en lichaamsgewicht, ondanks een grotere vermindering in glucoseverlagende medicatie.”
- Nielsen, 2008 (langetermijnstudie, 31 deelnemers): Deze studie vergeleek een vetarm dieet (55-60% koolhydraten) met een koolhydraatbeperkt dieet (20% koolhydraten). De conclusie: “Het koolhydraatbeperkte dieet leidde tot blijvende effecten op lichaamsgewicht en glycemische controle.”
Wat bovendien opvalt in deze onderzoeken is het positieve effect van koolhydraatbeperking op een verbeterde triglyceride/HDL-ratio. Deze waarde hangt samen met een afname van insulineresistentie en een lagere kans op hart- en vaatziekten (Flores, 2023).
Naast de studies die door de ADA worden aangehaald, zijn er nog vele andere RCT’s die het gunstige effect van koolhydraatbeperking op insulineresistentie en DM[2] laten zien (Dowes, 2021). Hieronder enkele voorbeelden:
- Goldenberg, 2021 (meta-analyse, 1.357 deelnemers): In deze meta-analyse van 23 trials werden hogere remissiepercentages van diabetes gevonden bij koolhydraatarm diëten dan bij controlediëten, met 57% van de deelnemers in remissie (HbA1c <6,5%) vergeleken met 31% in de controlegroep.
- Saslow, 2017 (RCT, 25 deelnemers): Na 32 weken had meer dan de helft van de deelnemers op een koolhydraatarm dieet hun HbA1c verlaagd tot onder de 6,5%, terwijl geen enkele deelnemer op het vetarme dieet dit resultaat bereikte.
- Hussain, 2012 (RCT, 163 deelnemers): Deze studie vergeleek een koolhydraatarm dieet met een caloriearm dieet met grotere verbeteringen in HbA1c bij koolhydraatbeperking.
- Westman, 2008 (RCT, 84 deelnemers): De koolhydraatarme-groep toonde grotere verbeteringen in HbA1c, nuchtere glucose, insulineniveaus en verminderde diabetesmedicatie bij 95% van de deelnemers.
We hebben in dit hoofdstuk in totaal vier meta-analyses van RCT’s en zeven RCT’s genoemd die allemaal wijzen op de voordelen van koolhydraatbeperking.

Hoe reageert het lichaam op koolhydraten, eiwitten en vetten?
Een teveel aan insuline is een belangrijke oorzaak van insulineresistentie, maar kan ook een gevolg ervan zijn. Dit creëert een vicieuze cirkel. Insuline wordt geproduceerd door het lichaam als reactie op voedselinname.
Welk type voedsel zorgt voor de hoogste insulinetoename? We kunnen de drie macronutriënten in ons dieet (eiwitten, koolhydraten en vet) vergelijken om te zien welk effect ze hebben op insuline bij een gemiddeld persoon:
- Eiwitten veroorzaken een gematigde toename van de insulineproductie, ongeveer een verdubbeling ten opzichte van het insulineniveau in nuchtere toestand.
- Koolhydraten leiden tot een veel grotere stijging van de insuline, ongeveer een tienvoudige toename vergeleken met eiwitten.
- Vetten hebben slechts een minimaal direct effect op de insulineniveaus.
11.1 Focus op afname insulineresistentie
Al het onderzoek dat we besproken hebben, laat zien dat diëten die de koolhydraatinname beperken, de oorzaken van insulineresistentie effectief aanpakken en het omkeren van DM[2] mogelijk maken.
Door de insulineproductie te verminderen, breek je de vicieuze cirkel van insulineresistentie en zorg je ervoor dat je lichaam weer beter reageert op insuline. Dit is cruciaal voor het verbeteren van de metabole gezondheid en het verkleinen van het risico op complicaties zoals hart- en vaatziekten.
12. Hoe kun je de insulineresistentie verminderen en diabetes beheersen of zelfs omdraaien?
Insulineresistentie wordt mede veroorzaakt door hoge en aanhoudende insulinepieken. Dit kun je op verschillende manieren tegengaan:
- Kies voor koolhydraten die minder hoge insulinepieken veroorzaken.
- Eet minder koolhydraten.
- Eet minder vaak.
12.1 Kies voor koolhydraten die minder hoge insulinepieken veroorzaken
Welke voedingsmiddelen bevatten koolhydraten die minder hoge insulinepieken veroorzaken? Dit hangt van twee factoren af:
- Snelheid: De snelheid waarmee koolhydraten worden afgebroken en als glucose in de bloedbaan worden opgenomen. Dit wordt de glycemische index genoemd.
- Hoeveelheid: De hoeveelheid koolhydraten in het voedsel.
De combinatie van deze twee factoren, snelheid en hoeveelheid, wordt de glycemische lading genoemd.
Voor mensen met insulineresistentie is het aan te raden voedingsmiddelen te kiezen met een lage glycemische lading. Hieronder vind je een aantal voedingsmiddelen ingedeeld naar glycemische lading:
- Hoge glycemische lading: Rijst, macaroni, spaghetti, pizza, aardappelen, frisdranken, cornflakes, rijstwafels. Let vooral op ultrabewerkt voedsel, waarin vaak toegevoegde suikers zitten onder namen zoals maltodextrine, glucose-fructosestroop, dextrose, agavesiroop en rietsuiker.
- Gemiddelde glycemische lading: Couscous, quinoa, appelsap, sinaasappelsap, bananen, chips, muesli, wit brood en volkorenbrood.
- Lage glycemische lading: Vlees, vis, melk, eieren, veel fruit zoals appels, peren en grapefruits, olijven en avocado’s, groenten zoals broccoli, sla en wortelen, en noten zoals pinda’s en cashewnoten.
Kiezen voor voedingsmiddelen met een lage glycemische lading is vooral belangrijk voor mensen die een plantaardig dieet volgen (vegetarisch of veganistisch). Deze diëten bevatten vaak minder vet en daardoor meer koolhydraten. In dit geval is het extra belangrijk om voedingsmiddelen te selecteren die een lage glycemische lading hebben om insulinepieken te minimaliseren.
In deze tabel vind je de glycemische lading van meer dan honderd voedingsmiddelen.
12.2 Eet minder koolhydraten
Het beperken van de koolhydraatinname kan op verschillende niveaus:
- Lichte koolhydraat beperking: 100-150 gram koolhydraten per dag.
- Matige koolhydraat beperking: 50-100 gram koolhydraten per dag.
- Sterke koolhydraat beperking: minder dan 50 gram koolhydraten per dag.
Onderzoek laat zien dat vooral een sterke koolhydraatbeperking effectief is in het aanpakken van de oorzaken van insulineresistentie. Dit wordt “therapeutische koolhydraatbeperking” genoemd. Door verlaging van het insulineniveau kan de vet(zuur)verbranding op gang komen waardoor de lever ketonen kan gaat produceren. Dit resulteert een staat van ketose, waarbij een lage hoeveelheid ketonen een groot deel van de dag meetbaar aanwezig zijn. Het lichaam leert in een paar maanden tijd steeds beter om vet efficiënter als brandstof te gebruiken.
Voedingsketose moet niet verward worden met ketoacidose dat vooral bij T1D gezien wordt als verzuring ontstaat door afwezigheid van insuline. Een sterke koolhydraatbeperking heeft de meeste gunstige impact op vetmassa, bloeddruk, bloedsuikers en verlaging van triglyceriden. Wel neemt het risico op lage bloedglucose of bloeddruk toe bij gebruik van SU-derivaten, insuline en antihypertensiva, wat noopt tot extra controle. Raadpleeg daarom altijd je arts of diëtist voordat je een ketogeen dieet start, vooral bij diabetes, om veilige toepassing te waarborgen.
12.3 Eet minder vaak
Daarnaast speelt niet alleen wat je eet een rol, maar ook wanneer je eet kan insulineresistentie beïnvloeden (zie kader). Vaak kleine maaltijden of tussendoortjes eten, zorgt voor herhaalde insulinepieken gedurende de dag. Hier zijn drie mogelijkheden om dit te beperken:
- Minder vaak eten: Onderzoek wijst uit dat het eten van minder frequente, maar grotere maaltijden gedurende de dag, vergeleken met het eten van meerdere kleine maaltijden en tussendoortjes, de insulinegevoeligheid kan verbeteren. Dit komt waarschijnlijk doordat er langere periodes van stabiele glucose- en insulineniveaus zijn tussen de maaltijden door.
- Vasten: Studies over intermitterend vasten laten significante voordelen zien voor de insulinegevoeligheid. Bij mensen met diabetes type 2 die insuline gebruikten, bleek dat frequente 24-uurs vastenperiodes de insulinegevoeligheid zodanig verbeterden dat het gebruik van medicijnen gestopt kon worden (Furmli, 2018).
- Tijdgebonden eten: Bij tijdgebonden eten, waarbij de voedselinname beperkt is tot een kleiner deel van de dag (bijvoorbeeld tussen 13:00 en 18:00 uur), zijn ook aanzienlijke verbeteringen in de insulinegevoeligheid aangetoond (Harvie, 2011).
Door slim te timen wanneer je eet, kun je de pieken in insuline beperken, wat een positief effect kan hebben op de insulineresistentie en mogelijk diabetes type 2 kan helpen omkeren.
Volwaardige voeding
Kortom, als je insulinepieken wilt voorkomen, is het verstandig om vooral volwaardig voeding met de natuurlijke combinatie van eiwitten en vet te eten en vooral koolhydraten en vet uit ultrabewerkte producten te vermijden. Op deze manier houd je honger beter onder controle en verlaag je het risico op insulineresistentie en DM2. Dit betekent echter niet dat je onbeperkt vet moet consumeren. Het eten van te veel vet kan ervoor zorgen dat de vetcellen vergroot blijven waarmee insulineresistentie in stand blijft. In nuchtere status blijft de insulinespiegel hoog. Vet uit echte voeding draagt samen met eiwit en vezels in belangrijke mate bij aan het gevoel van verzadiging. Goede voorbeelden daarvan zijn voedingsmiddelen zoals vlees, vette vis, eieren, olijfolie, avocado’s en (volle) zuivel.
12.4 Gebruik twee weken een continue glucosemonitor
Hoe weet je of je op de goede weg bent? Dat kun je meten met een continue glucosemonitor. Dit is een kleine sensor die je een paar weken lang op je bovenarm draagt. De sensor meet continu het glucoseniveau in je bloed, waardoor je inzicht krijgt in hoe jouw lichaam reageert op verschillende factoren, zoals voeding, beweging, slaap en stress.
Met een glucosemonitor kun je direct zien of je maaltijdkeuzes, vasten, slaapgewoontes en stressregulatie het gewenste effect hebben. Je kunt ontdekken welke voedingsmiddelen zorgen voor een piek in je bloedglucose en welke dat niet doen. Ook zie je het effect van inspanning op je bloedsuiker. Dit geeft je de mogelijkheid om keuzes te maken die specifiek voor jou werken.
Het gebruik van een continue glucosemonitor kan een enorm verschil maken. In een studie werd een groep mensen bestudeerd die net de diagnose diabetes type 2 hadden gekregen. Maar liefst 67% van de deelnemers met zo’n glucosemonitor was in staat om hun diabetes om te keren, waarbij ze een HbA1c-niveau bereikten van minder dan 6,5% (= 48 mmol/mol). Het onderzoek toonde aan dat de deelnemers vooral succesvol waren in het verminderen van hun consumptie van voedingsmiddelen met een hoge glycemische lading. Kennelijk draagt het leereffect met zo’n glucosemonitor bij aan belangrijke gunstige uitkomsten.
Je kunt een glucosemonitor eenvoudig online bestellen. Voor mensen bij wie diabetes is vastgesteld, is vaak een gratis proefexemplaar beschikbaar. Voor anderen kost een monitor ongeveer €70,-. Door hem twee weken te gebruiken, krijg je al een goed inzicht in wat voor jou werkt. Het kan je helpen onnodig medicijngebruik te voorkomen en ziektes die voortkomen uit insulineresistentie te vermijden.
Abbott FreeStyle Libre aanvragen
Vraag een gratis sensor aan als je diabetes hebt en de FreeStyle Libre 2-sensor nog niet eerder hebt geprobeerd.
13. Conclusie
Dit artikel benadrukt de cruciale rol van voeding bij het beheersen en mogelijk zelfs omkeren van diabetes type 2. Miljoenen Nederlanders hebben DM[2] of prediabetes. Bij DM[2] stijgt het glucoseniveau in het bloed met schadelijke effecten vooral op nieren, zenuwen en ogen. Maar de schade reikt nog veel verder door insulineresistentie en hyperinsulinemie.
Insulineresistentie draagt bij aan het ontstaan van belangrijke ziekten in grote categorieën zoals hart- en vaatziekten (zoals hartinfarcten, beroertes, vaatlijden met amputaties), kanker, (van borst, long, darm, prostaat en alvleesklier), dementie en andere neurodegeneratieve aandoeningen.
Insulineresistentie wordt in de praktijk vooralsnog onvoldoende bekeken en is meestal tientallen jaren aanwezig voordat DM[2] zich openbaart. De nog veel gebruikte medicijnen sulfonylureumderivaten en insuline verlagen de bloedsuikerspiegel, maar pakken de onderliggende insulineresistentie niet aan.
Gemeten aan bloedsuikerstijgingen zijn veel mensen intolerant voor koolhydraten, vooral bij inactiviteit of lage spiermassa. Naast het vermijden van ultrabewerkte producten is dan een therapeutische koolhydraatbeperking nodig om weer insulinesensitief te worden en ziektelast te voorkomen. Medicatie zoals metformine, SGLT2-remmers en GLP-1-agonisten kunnen dit doel zo nodig ondersteunen.
Met dit artikel hopen we de wetenschappelijke achtergrond te hebben gegeven voor het effectief verminderen van insulineresistentie en het omkeren van diabetes type 2, richting een betere metabole gezondheid. Deel dit artikel gerust met je arts of zorgverlener om het gesprek over een effectieve behandeling te versterken!
Veelgestelde vragen (F.A.Q.)
Meer lezen:
Bronnen
Nieuwsbrief
Eens per drie weken een longread in je inbox.
Auteur



Associate Professor of Medicine (UMCG)Internist of Vascular Medicine (Treant Care Group)Director and PI (Bethesda DRC)
Gerelateerde artikelen
 Artikel
ArtikelUltrabewerkt voedsel: meer dan de helft van ons dieet en dodelijk
De bewijzen stapelen zich op: ultrabewerkt voedsel brengt veel gezondheidsrisico's met zich mee. Maar waar zitten die risico's precies in? En hoe herken je ultrabewerkt voedsel? In een overzichtsartikel zet Jaap Versfelt het op een rij.
